Терапия
После постановки диагноза, уточнения вида опухоли (в данном случае речь идет о гепатоцелюллярной карциноме) и определения наличия или отсутствия метастазов врач решает какой вид терапии подходит для конкретного случая.
Существуют следующие методы лечения гепатоцелюллярной карциномы
- оперативное лечение (частичная резекция печени или трансплантация печени)
- чрезкожная инъекция этанола или уксусной кислоты (PEI)
- радиочастотно–индуцированная термотерапия (RFTA, RITA или RFA)
- трансартериальная (химическая) эмболизация (TACE или TAE)
- трансартериальная радиоэмболизация (TARE), (SIRT)
- лучевая терапия
- медикаментозное лечение с помощью препарата, относящегося к группе ингибиторов тирозинкиназы- сорафениб
- циторедуктивная химотерапия
Или комбинированная терапия.
Выбор метода терапии в каждом конкретном случаи зависит от стадии опухолевого процесса на момент постановки диагноза и функционального состояния печени. Так же выбор метода лечения зависти от возраста пациента и наличия сопутствующих заболеваний.
Хирургическое лечение гепатоцелюллярной карциномы включает в себя частичную или полную резекцию печени с последующей трансплантацией донорской печени. Однако, полную резекцию печени проводят значительно редко (менее чем у 5 процентов пациентов). Цель оперативного лечения заключается в полном удалении опухоли и излечении заболевания. Частичную резекцию печени проводят в том случаи, когда возможно полное извлечение опухоли в пределах здоровых тканей. Также частичная резекция печени не должна приводить впоследствии к значительным нарушениям функций печени и повышению давления в воротной вене.
Более чем в ¾ случаев диагноз гепатоцелюллярной карциномы ставиться на стадиях, когда полное удаление ее хирургическим путем не представляется возможным. Альтернативой может служить локальная абляция (местное разрушение опухоли), которая в некоторых случаях проводится как подготовительный этап перед полной резекцией/трансплантацией печени. В данном случае речь идет о радиочастотно-индуцированной термотерапии и чрезкожной инъекции этанола. При проведении радиочастотно-индуцированной термотерапии (RFTA, RITA или RFA) маленьких опухолей (менее 3 см) в принципе, возможно, добиться полного излечения также как и при оперативном удалении. По своей эффективности и влияние на продолжительность жизни эти оба метода лечения являются равнозначными.
При отсутствии возможности применения данных методов лечения прибегают к использованию трансартериальной (химической) эмболизации (TACE или TAE) или медикаментозному лечению. Медикаментозное лечение с применением ингибитора тирозинкиназы (сорафениба) на далеко зашедших стадиях опухолевого процесса не позволяет полностью излечить рак, однако тормозит дальнейшее размножение опухолевых клеток, облегчает состояние больного и тем самым повышает выживаемость.
Оперативное лечение/трансплантация печени
Принятие решения о возможности оперативного лечения и/или трансплантации печени зависит от наличия или отсутствия сопутствующего цирроза печени.
Оперативное лечение гепатоцелюллярной карциномы при отсутствии цирроза печени является терапией выбора. Цель операции заключается в полном удалении опухолевых тканей. Особенно важным является ранняя диагностика новообразования и возможность его полного удаления в пределах здоровых тканей. Хирург удаляет не только саму опухоль, но и часть здоровых тканей ее окружающих. Это позволяет с большой долей вероятности утверждать, что в печени не остается опухолевых клеток, которые могут стать причиной появления следующего новообразования. Часто проведение подобного рода операций у больных циррозом печени не представляется возможным, потому что оставшаяся часть печеночной ткани не способна поддерживать функции печени на достаточном уровне. Перед проведением операции проводят полную диагностику функционального состояния печени. К этому привлекают помимо онколога, обычного хирурга, также хирурга специализирующегося по операциям на печени и гепатолога.
Если после операции остается не достаточное количество печеночной ткани, необходимой для поддержания нормального функционирования печени, то пациент погибает от печеночной недостаточности.
Рисунок 7: Хирургия гепатоцелюллярной карциномы
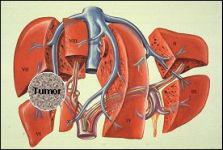
изменено Steinberg & Scherübl, брошюра для пациентов Falkfoundation 2008
На ранних стадиях развития опухоли даже при наличии сопутствующего цирроза печени возможна полная резекция печени (полное удаление) с последующей трансплантацией. Что позволяет устранить не только опухоль, но и цирроз печени. Однако трансплантацию печени проводят только у небольшого числа пациентов. Условием для ее проведения является отсутствие метастаз, например в лимфатических узлах. Трансплантацию не проводят также при отсутствии возможности полного удаления опухоли. Объем оперативного вмешательство и необходимость его применения зависят от размера и расположения опухоли, функционального состояния печени, наличия портальной гипертензии (повышения давления в воротной вене) и общего состояния больного.
Локальные (местные, в пределах печени) методы лечения
Радиочастотно–индуцированная термотерапия (местное разрушение опухоли)
При проведении радиочастотно-индуцированной термотерапии (RFTA, RITA или RFA) под контролем ультразвука или компьютерной томографии вводят зонд непосредственно в опухоль. Через этот зонд подаются радиочастотные волны, которые разрушают опухолевые ткани. Опухоли размером от 3 до 5 см могут с помощью этого метода, говоря по простому «перевариваются». Как правило, необходимо проведение 1-2 сеансов и обязательно под наркозом.
Эффективность радиочастотно-индуцированной термотерапии (местное разрешение опухоли) при лечении гепатоцелюллярной карциномы размером 3-5 см доказана множественными исследованиями. К тому же этот метод лечения хорошо переносится пациентами. Его эффективность при лечении опухолей размером менее 2 см составляет 90-100 процентов, размером более 3 см 70 процентов и выше. Наличие единичного опухолевого образования и хорошего функционального состояния печени являются залогом успешного лечения.
Радиочастотно-индуцированная термотерапия является минимально инвазивным методом и при лечении опухолей размером менее 3 см по своей эффективности и влиянию на продолжительность жизни не уступает оперативному методу лечению. В принципе возможно полное излечение.
Кроме радиочастотно-индуцированной термотерапии к методам локальной абляции (местного разрушения опухоли) относятся лазер-индуцированная термотерапия и криотерапия.
Локальная абляция часто является подготовительным этапом перед операцией и последующей трансплантацией (она позволяет увеличить время ожидания). В настоящее время проводят комбинированную терапию, например, радиочастотно-индуцированную термотерапию комбинируют вместе с медикаментозным лечением Сорафенибом или с трансартериальной (химической) эмболизацией. Эти виды совместного лечения называют «мультимодальной терапией». Ряд проведенных научных исследований доказывает значительное преимущество мультимодальной терапии перед монотерапией Сорафенибом при лечении далеко-зашедших стадий гепатоцелюллярной карциномы.
Рисунок 8. Индуцированная радиочастотная термоабляция. Проходящий через игольчатый электрод высокочастотный переменный ток (375-500 кГц) вызывает колеблющиеся движение ионов, в результате чего локально увеличивается температура (50-120 ° С). Под действием высокой температуры раковые клетки погибают.
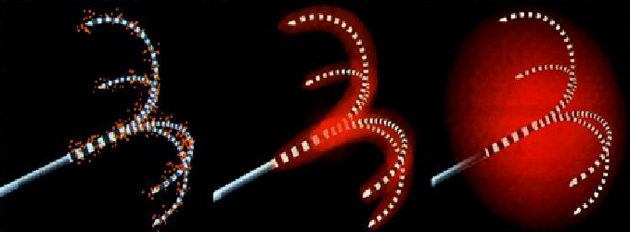
изменено Steinberg & Scherübl, брошюра для пациентов Falkfoundation 2008
Чрезкожная инъекция этанола (PEI)
Техника проведения этого метода лечения заключается в следующем: под кратковременным наркозом с помощью небольшой иглы вводится 95- процентный этанол в область метастаз. Чрезкожную инъекцию этанола проводят под контролем ультразвука или компьютерной томографии с целью определения точного места нахождения опухоли. Действие этого метода заключается, в том, что под влиянием введенного 95- процентного этанола опухолевые клетки погибают, а окружающие их здоровые ткани подвергаются лишь незначительному пагубному действию. Для эффективного лечения часто необходимо несколько сеансов с перерывом от 2 до 4 недель. В принципе возможно полное излечение.
Рисунок 9: Метод локальной абляции. Схематическое изображение введения этанола в опухоль печени (гепатоцелюллярная карцинома)
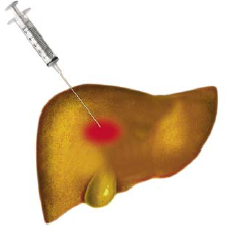
Изменено Steinberg & Scherübl, брошюра для пациентов Falkfoundation 2008
Трансартериальная химическая эмболизация опухолей (TAE/TACE)
Химическая эмболизация – метод местного (локального) лечения при котором одновременно используется эмболизацию и химическую терапию. Техника заключается в следующем: врач - рентгенолог после местного обезболивания через паховую область вводит катетер в печеночную артерию (печеночная артерия разделяется в печени на различные ветви, которые кровоснабжают в том числе и опухоль). Через катетер в артерии кровоснабжающие опухоль вводится органический полимер, играющий роль искусственного тромба, перекрывая тем самым ток крови и нарушая дальнейшее поступления кислорода и питательных веществ к опухолевым клеткам, что приводит к их гибели. Помимо этого через катетер вводится также химическое вещество, обволакивающие метастазы (местная химическая терапия), что также ускоряет гибель опухолевых клеток. Трансартериальная эмболизация и трансартериальная химическая эмболизация при лечении гепатоцелюллярной карциномы по своей эффективности являются равнозначными.
На ранних стадиях гепатоцелюллярной карциномы химическую эмболизацию не проводят, в данном случаи рекомендуется оперативное лечение или методы локальной абляции. Показанием для проведения трансартериальной химической абляции служит большая опухоль, которая не подлежит полному оперативному удалению или локальной абляции. (Химическая) эмболизация позволяет также замедлить рост опухолевого образования. Данным вид лечения проводится только у пациентов с хорошим функциональным состоянием печени. В последнее время (химическая) эмболизация часто служит подготовительным этапом перед трансплантацией печени. Ее часто комбинируют с медикаментозным лечением (сорафениб) или с локальной абляцией (например, радиочастотно-индуцированная термотерапия).
Рисунок 10: Трансартериальная (химическая) эмболизация гепатоцелюллярной карциномы. На левой картинке показан результат до, на правой картинке результат после проведения удачной эмболизации («закупорке») сосуда, кровоснабжающего гепатоцелюллярную карциному.
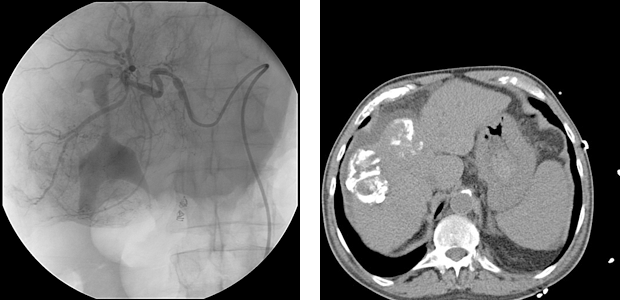
изменено Wagner et al., 2006
Трансартериальная радиоэмболизация (TARE)
Для пациентов с гепатоцелюллярной карциномой, лечение которой возможно оперативным путем или методами локальной абляции, существует достаточно новый, но уже зарекомендовавший себя как эффективный, метод лечения- трансартериальная радиоэмболизация (TARE). Этот метод обозначают часто, как селективная внутренняя радиотерапия (SIRT). В данном случаи речь идет (TARE, SIRT) о том что, опухоль подлежит местному облучению, не так обычно с снаружи, а изнутри.
Через сосуды кровоснабжающие печень, прямо к опухоли, вводят микрошарики с радиоактивной субстанцией короткого радиуса действия. Микрошарики содержат капсулированный Yttrium- 90 (так называемый ß –луч). Эти микрошарики при помощи катетера, вводимого под местной анастезией через паховую область, подают не посредственно в печеночные сосуды. Суть этого метода лечения заключается в следующем:
- опухолевые клетки, подвергаясь облучения, разрушаются
- кровеносные сосуды их снабжающие тромбируются
В рамках (TARE) достигается очень высокая доза облучения в печени, без вовлечения в зону лучевого воздействия других органов и здоровых отделов печени.
В последние годы трансартериальная радиоэмболизация зарекомендовала себя как эффективный метод лечения гепатоцелюллярной карциномы. Ее преимущества перед трансартериальной (химической) эмболизацией заключаются в следующем, достаточно одного сеанса в рамках одного стационарного пребывания, а также ее проведение возможно у пациентов с закрытой воротной веной. До настоящего времени этот метод лечения на основании его высокой стоимости применяли только некоторые клиники у небольшого количества пациентов. В будущем в рамках различных клинических исследований будет проводиться комбинированная терапия TARE с другими методами, в особенности медикаментозным лечением Сорафенибом.
До сих пор не существует достаточное количество клинических исследований, дозволяющих сравнить эффективность TARE и TAE/TACE, однако собранные до настоящего времени данные свидетельствуют о равнозначности этих методов при лечении гепатоцелюллярной карциномы.
Наружная радиотерапия
Лучевая терапия (наружное облучение) имеет значение при лечении четко ограниченной гепатоцелюлляроной карциномы большого размера, которую также возможно удалить оперативным путем с минимальным инвазивным вмешательством. Этот метод лечения изучается в рамках различных клинических исследований и очень часто комбинируется с медикаментозным лечением.
Протоновая терапия
С помощью протоновой терапии, возможно, более целенаправленно бороться с опухолью, чем при проведении обычной лучевой терапии. Однако, в настоящее время не существует контролируемых исследований по применению этого метода лечения в случаи гепатоцелюллярной карциномой. В тоже время проведенные единичные небольшие исследования показывают воодушевляющие результаты и оправдывают дальнейшее изучение этого метода.
Медикаментозное лечение с помощью препарата, относящегося к группе ингибиторов тирозинкиназы- сорафениб
Существуют лекарственные вещества, которые вмешиваясь в обменные процессы, происходящие в опухолевых клетках, оказывают целенаправленное действие против них. Для лечения гастроинтерстинальных опухолей, рака кишечника, рака молочной железы, рака легких и хронической миелолейкемии используют уже в течение многих лет лекарственные препараты, которые тормозят рост опухолевых клеток путем целенаправленного действия на их фактор роста. В 2007 году было разрешено применение первого лекарственного препарата- сорафениба для лечения гепатоцелюллярной карциномы.
Примерно у 7 до 10 пациентов диагноз гепатоцелюллярной карциномы ставится на далеко зашедшей стадии, когда оперативное удаление опухоли не представляется возможным. В данном случае системная циторедуктивная терапия, кроме пациентов без цирроза печени, является малоэффективной и не влияет на продолжительность жизни. А также попытки лечения с применением гормонов, гормонсодержащих веществ и иммунной терапии не являются эффективными.
Новые, действующие на молекулярном уровне, лекарственные вещества способствуют дальнейшему развитию медикаментозной терапии гепетоцелюллярной карциномы. Эти медикаменты действуют против одного или нескольких факторов роста гепатоцелюллярной карциномы. На поверхности опухолевых клеток расположены рецепторы для этих факторов роста. Механизм целенаправленного действия лекарственных препаратов основан на блокировке рецепторов факторов роста или на подавление в опухолевых клетках сигналов роста. Что позволяет, по меньшей мере, предотвратить дальнейший рост опухоли.
Ингибитор тирозинкиназы- сорафениб
Два больших клинических исследования, проведенных в последние годы, доказывают, что лечение сорафенибом гепатоцелюллярной карциномы на далеко зашедших стадиях увеличивает продолжительность жизни пациентов. Сорафениб подавляет активность тирозинкиназы (фермент) и тем самым замедляет рост опухолевых клеток и кровоснабжающих их сосудов. Сорафениб в настоящее время первый и единственный медикамент, эффективность которого при лечении гепатоцелюллярной карциномы подтверждено с помощью проведенного рабдомизированного плацебо контролируемого исследования. Влияние сорафениба на продолжительность жизни не только на далеко зашедших стадиях, но и на ранних стадиях гепатоцелюллярной карциномы изучается в настоящее время.
Первые клинические исследования показывают, что на далеко зашедших стадиях гепатоцелюллярной карциномы мультимодальное лечение, состоящее из сорафениба плюс локальная аблязия плюс TAE/TACE, превосходит по своей эффективности медикаментозное лечение сорафенибом. В связи с этим в рамках актуальных клинических исследований сорафениб комбинируют не только с трансартериальной (химической) эмболизацией и локальной абляцией, а также и с трансартериальной радиоэмболизацией, наружной лучевой терапией и оперативным лечением.
Кроме сорафениба изучается в настоящее время влияние и эффективность при лечении гепатоцелюллярной карциномы других целенаправленно действующих лекарственных препаратов, таких как бевацизумаб, ерлотиниб, цетуксимаб и лапатиниб. Применение суниба для лечения гепатоцелюллярной карциномы (в настоящее время) не получило дальнейшего развития.
Циторедуктивная химическая терапия
Циторедуктивная терапия в настоящее время в западных странах не используется у пациентов с гепатоцелюллярной карциномой и циррозом печени на поздних стадиях (Child Pugh-стадия B или C). В тоже время в Азии и Африке есть большая группа людей с гепатоцелюллярной карциномой и хроническим гепатитом В без цирроза печени. В этой группы пациентов проводились исследования по использованию различных комбинаций химиотерапевтических препаратов, таких как цисплатин+гемцитабин, цисплатин+интерферон+доксирубицин+5-ФУ, доксирубицин+цисплатин, доксирубицин-монотерапия,цапецитабин-монотерапия и 5-ФУ+оксалиплатин. Комбинация из 5-флуорирацил (5-ФУ) и оксилиплатин используется в некоторых странах Азии как паллиативная терапия у пациентов с гепатоцелюллярной карциномой.
Проводимые в настоящее время клинические исследования по применению комбинированной терапии, состоящей из сорафениба и доксирубицина, доказывают эффективность этой комбинации, особенно ее влияние на увеличение продолжительности жизни, по сравнению с доксирубицин-монотерапией. Эти исследования проходят сейчас 3 стадию контроля, прежде чем комбинация сорафениб+доксирубицин станет рекомендуемым стандартом лечения.
В актуальных клинических исследованиях изучаются комбинации сорафениба с другими цитостатиками, такими как оксалиплатин и 5-флуорурацил.
Лечение болевого синдрома
На поздних стадиях раковых заболеваний чаще всего больных беспокоят сильные боли, что значительно ухудшает качество жизни. Главным в данном случае является адекватная обезболивающая терапия. С помощью современных лекарственных препаратов, разрешенных к применению, и метадона удается эффективно бороться с болью. Сначала применяют ненаркотические болеутоляющие средства, а уже потом, при их не эффективности морфин. Каждая болеутоляющая терапия подбирается индивидуально. Существуют специализированные клиники, которые более компетентны в этой области медицины.
Профильная Консультация
Prof. Dr. med. Hans Scherübl
Центр интервенционной гепатобиллиарной медицины
Отделения гастроэнтерологии, гепатологии, гастроинтестинальной онкологии и
инфекционное отделение.
университетская клиника Шарите́, Берлин
Vivantes Klinikum Am Urban, Dieffenbachstrasse 1, 10967 Berlin
Телефон: + 49 30 130 225201
Факс: + 49 30 130 225205
Email: Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра.
vivantes.de/kau/gastro/
